Lesão do Ligamento Cruzado Anterior
Epidemiologia
A lesão do LCA tem uma incidência de 60 por 100.000 e existem atividades que representam um risco acrescido de lesão como o Esqui, Futebol, Basquetebol, Voleibol, Andebol. É mais frequente no sexo feminino (cerca de 5 para 1), o que está relacionado com fatores biomecânicos, anatómicos e hormonais.
Mecanismo de Lesão
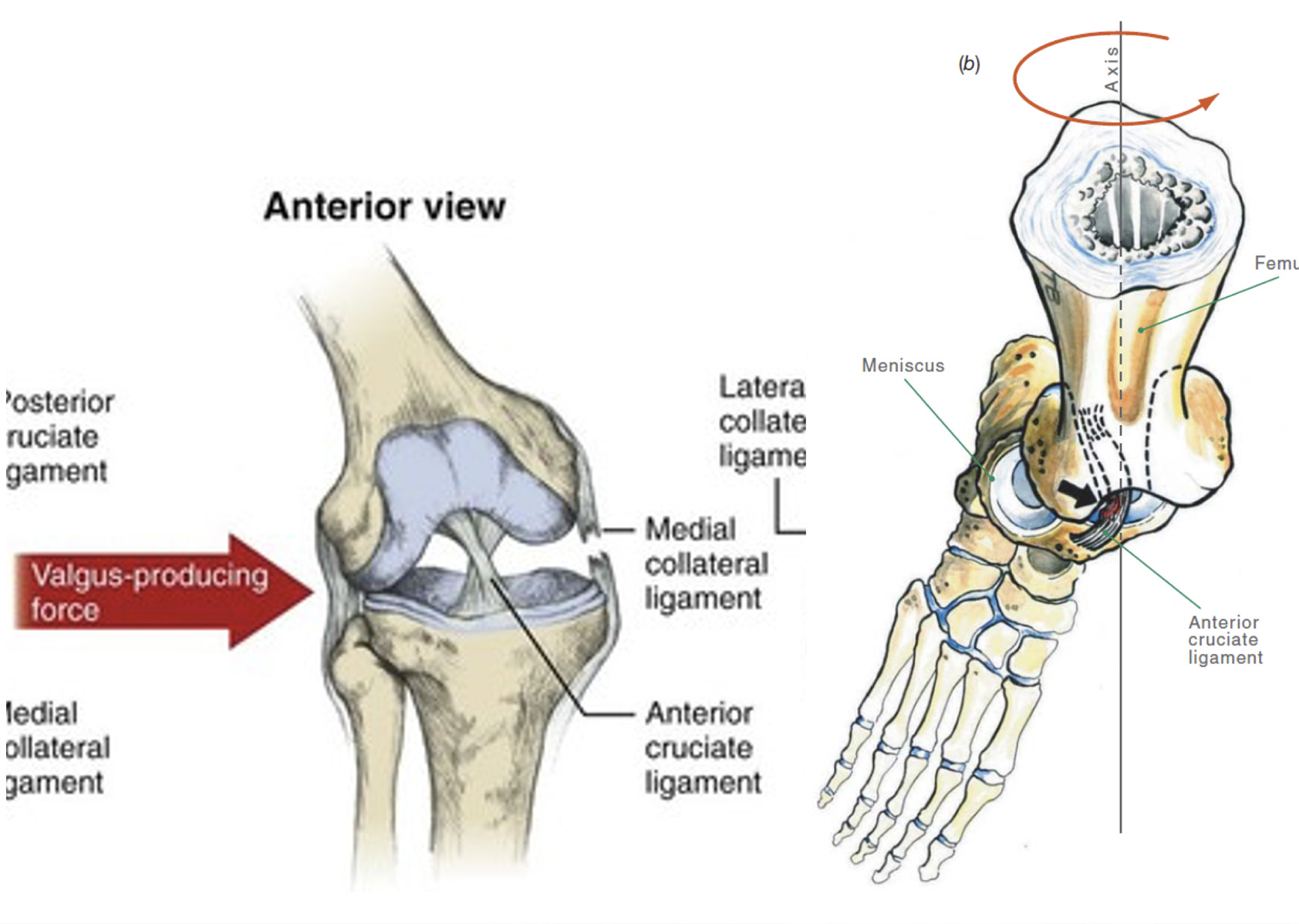
Ocorre frequentemente num mecanismo de desaceleração rápida, em momento de contacto com o solo com contração do quadricípite femoral, extensão, valgo do joelho e rotação externa da tíbia (figura 1).
Anatomia
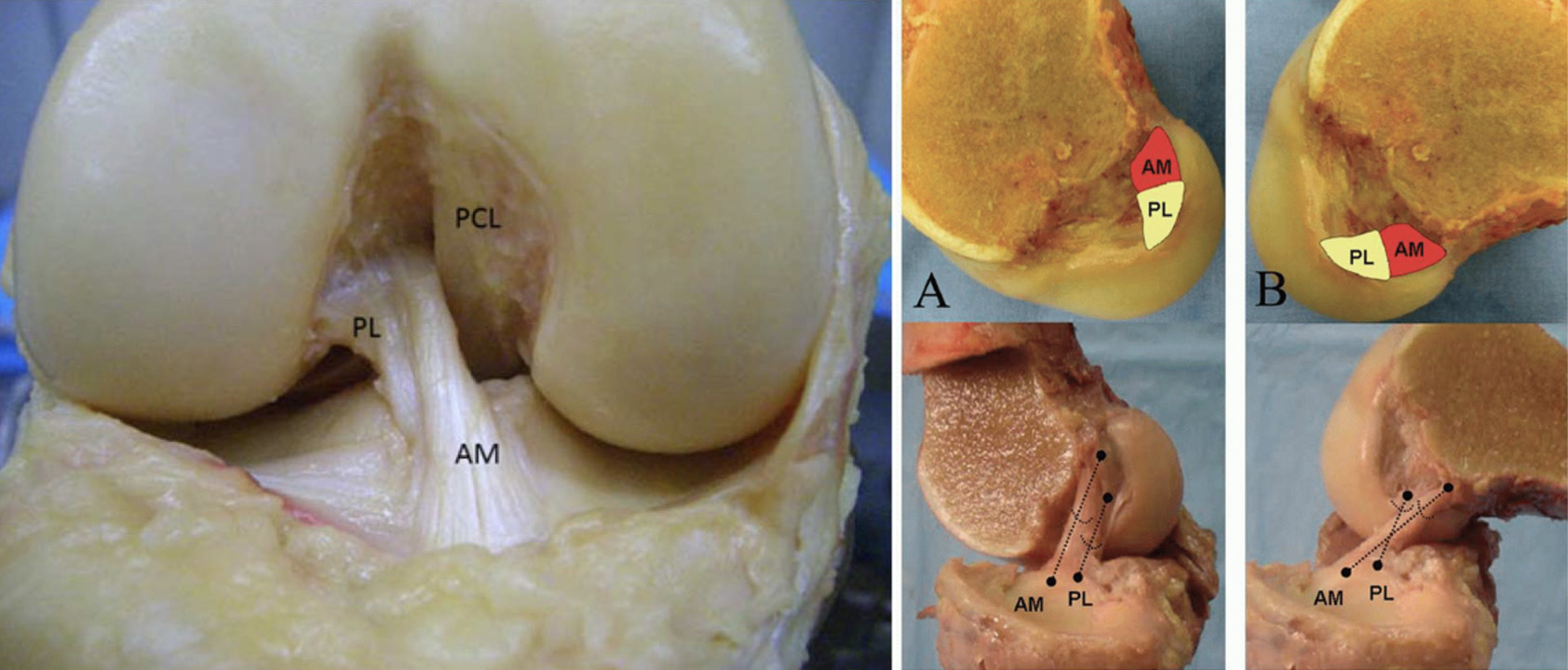
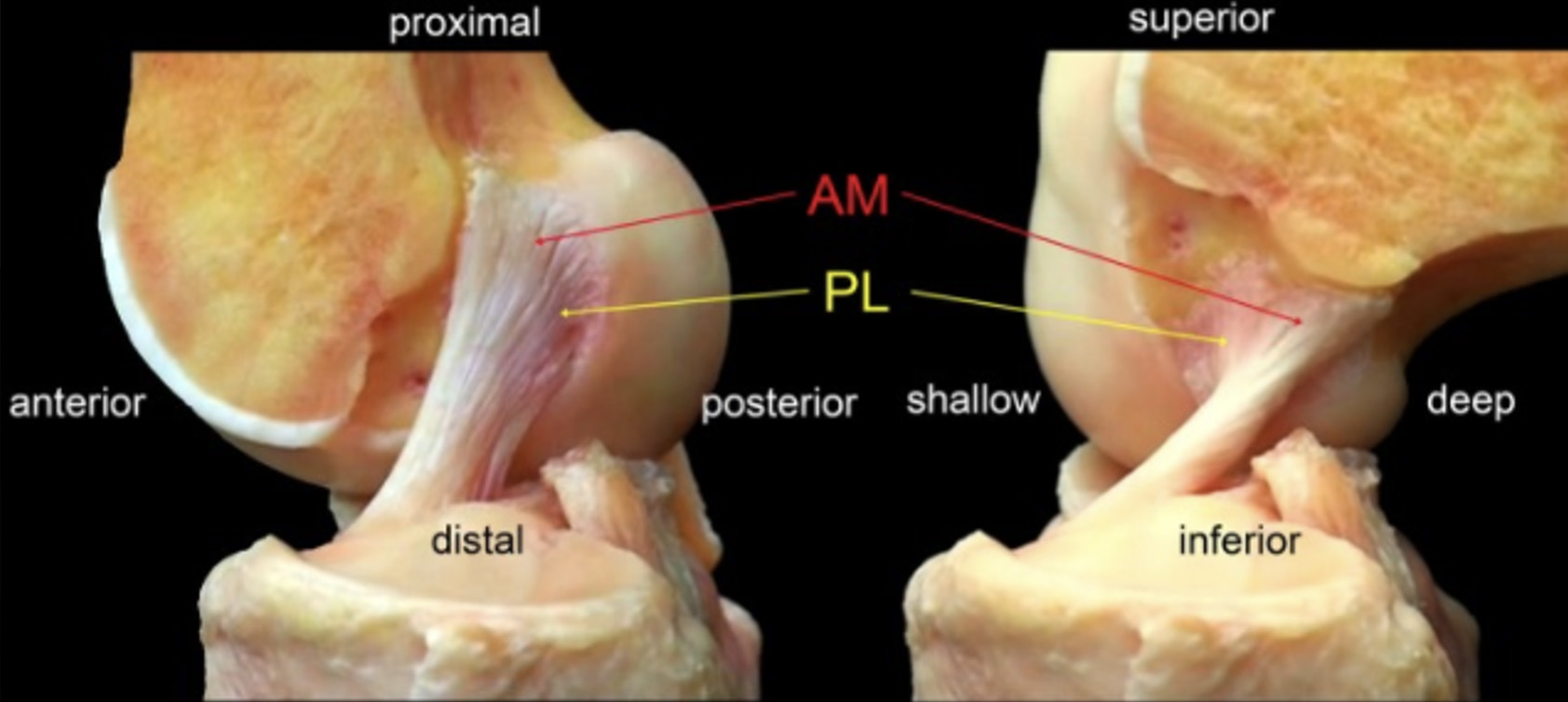
Anatomicamente é constituído por dois feixes – AnteroMedial e PosteroLateral – e tem a sua inserção proximal na superfície medial do côndilo femoral lateral e a sua inserção distal ao nível da espinha medial da tíbia. Os dois feixes apresentam tensões diferentes ao longo do arco de mobilidade do joelho. Tem cerca de 30 mm de comprimento e um diâmetro entre 7 e 11 mm – Figura 2.
Função
O LCA impede a translação anterior da tíbia sobre o fémur e é um importante elemento no controlo da estabilidade rotatória do joelho. A figura 3 torna mais evidente a sua orientação em corte sagital e a forma como se comportam os seus dois feixes na extensão e na flexão.
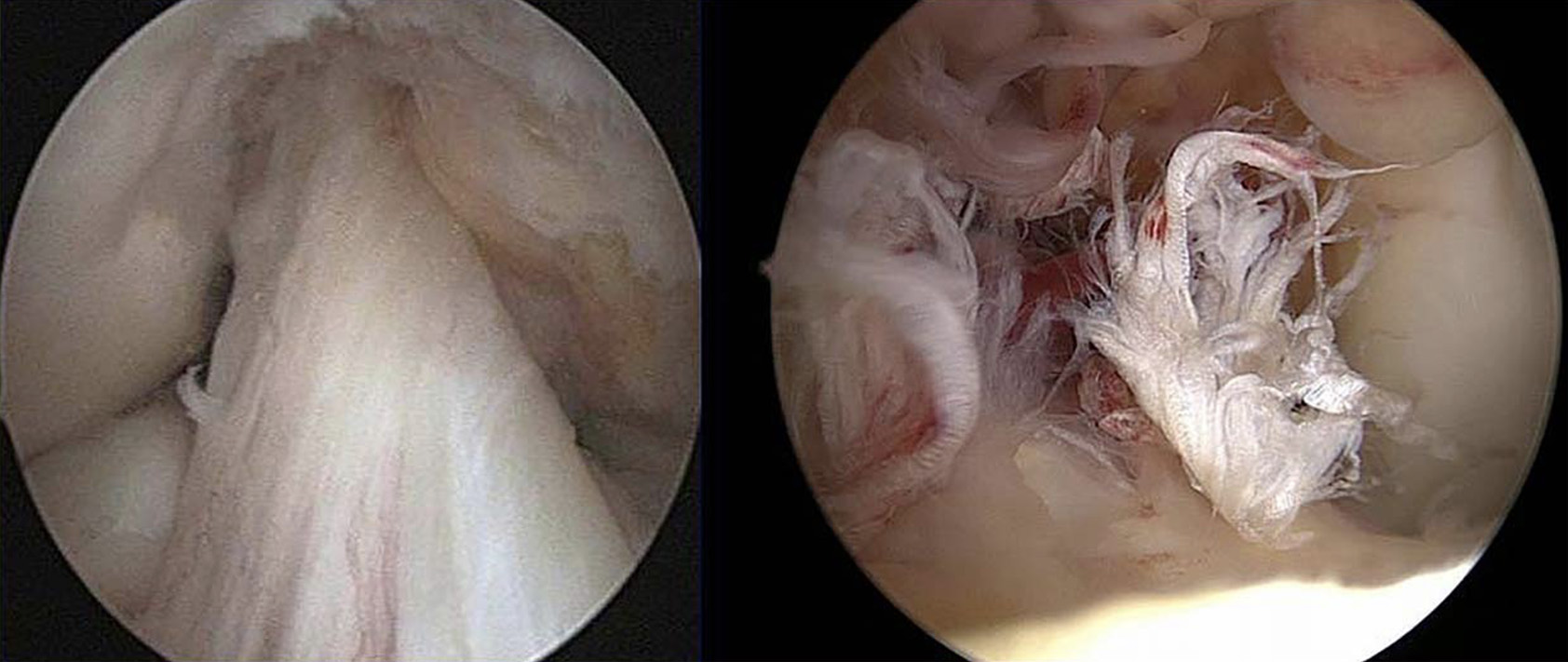
Avaliação Clínica
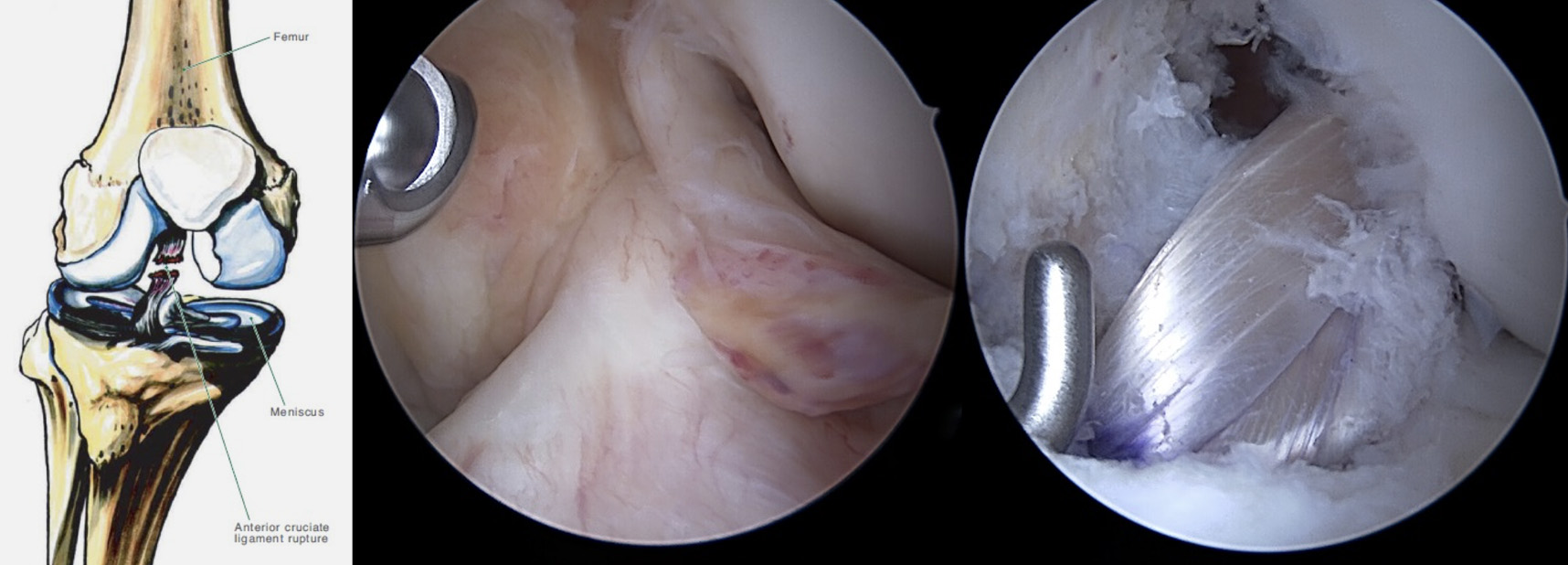
No momento da lesão (figura 4), o paciente refere habitualmente a sensação de “pop” dentro da articulação. Pode igualmente ter a perceção de perda de congruência articular “joelho saiu do sítio”. Esta apresentação é acompanhada de dor, derrame articular de instalação rápida (até 2 horas) e pode impedir a realização de carga.
Exame Objetivo
O exame objetivo deve começar com a avaliação do joelho sem lesão. Os testes deverão ser orientados para a suspeita clínica levantada na colheita dos elementos da história clínica. Para a avaliação da lesão do LCA, o teste de Lachman apresenta uma sensibilidade elevada – avalia a magnitude da translação anterior da tíbia sobre o fémur e o final dessa translação – duro ou macio – Vídeo 1.
Vídeo 1 – Teste de Lachman
O teste de pivot-shift avalia estabilidade rotatória, tem uma especificidade de 98% mas é de realização difícil num doente acordado – Vídeo 2.
Vídeo 2 – Teste Pivot-Shift
Meios complementares de diagnóstico
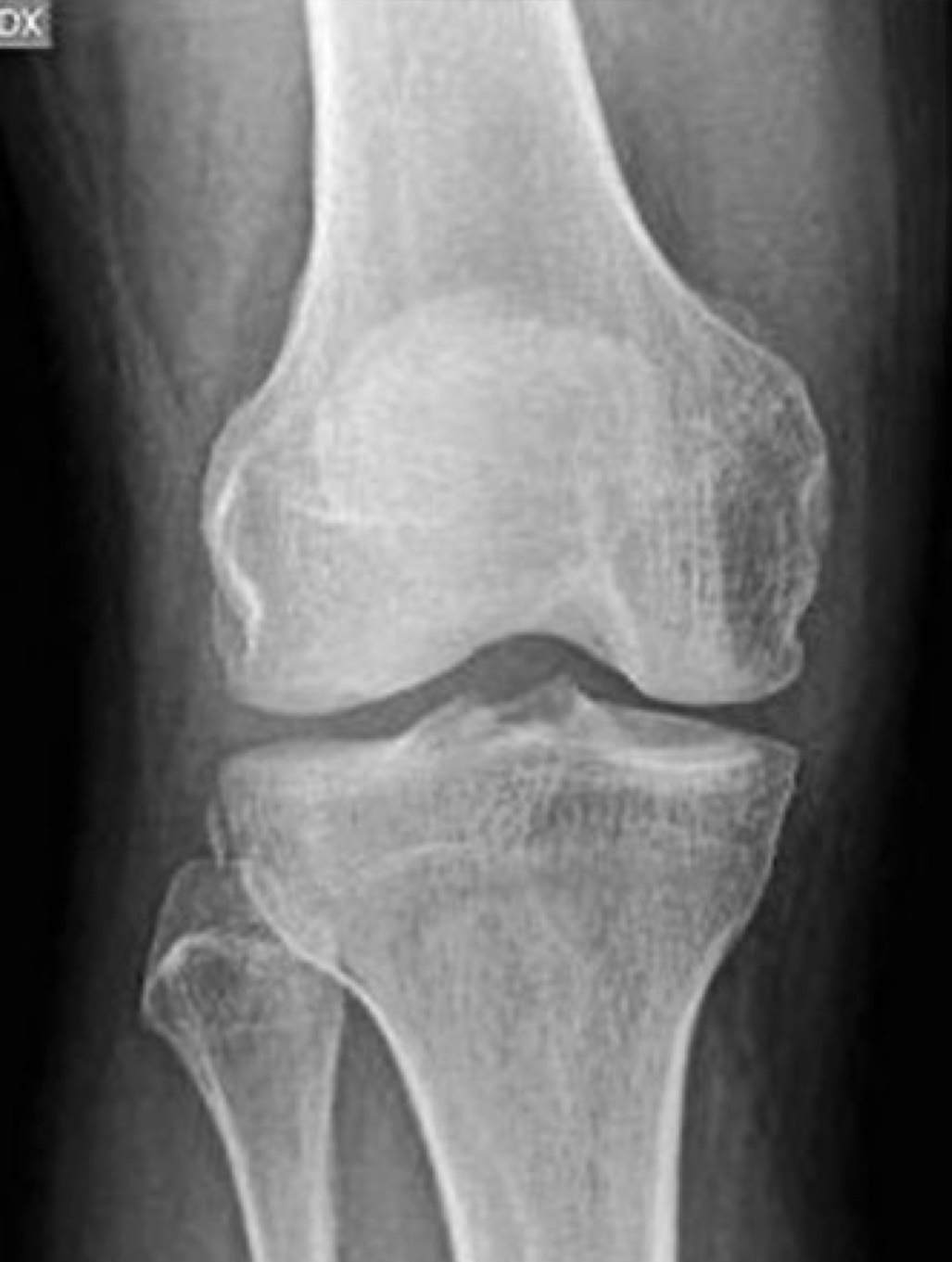
Na sequência de um evento agudo, deverá ser realizada uma avaliação por Raio X. Existe um sinal indireto de lesão do LCA, Sinal de Segond em até 75% dos casos, representando um arrancamento capsular lateral/avulsão da inserção do ligamento antero-lateral – Figura 5.
Nos casos em que estejamos perante um arrancamento ósseo da inserção distal do LCA, poderá igualmente ser visível no Raio X – Figura 6.
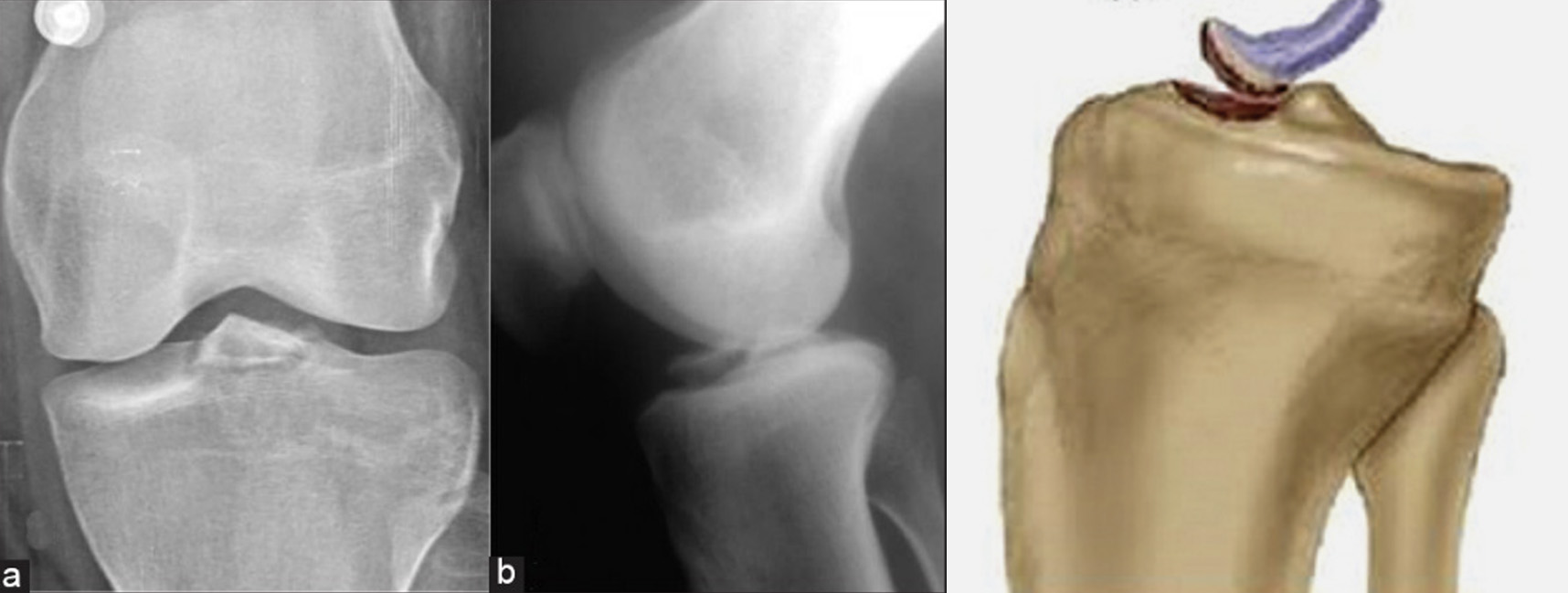
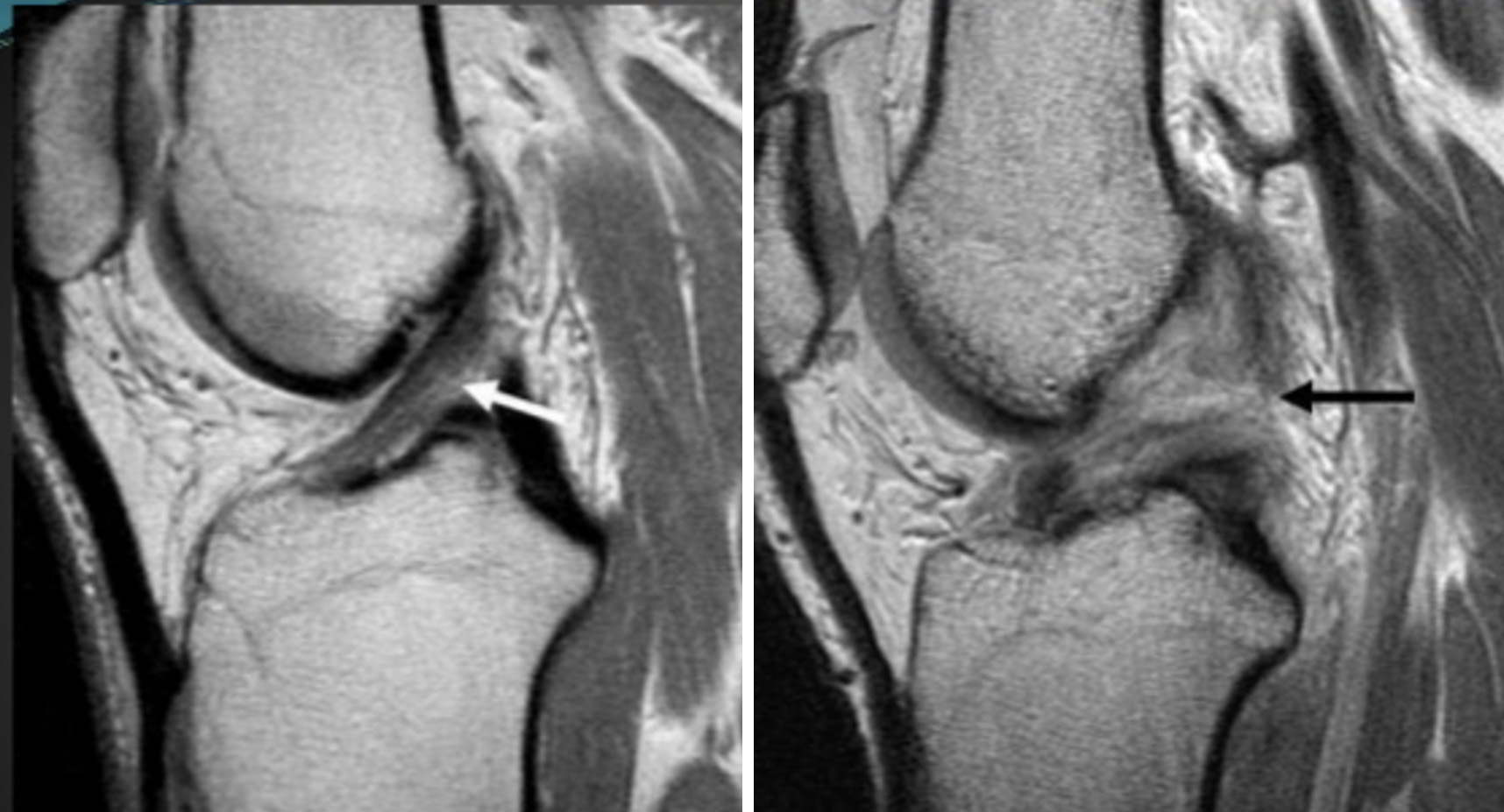
A Ressonância Magnética é o exame de escolha em contexto de suspeita de lesão do LCA, permitindo avaliar igualmente outras lesões associadas – ligamentares, meniscais ou condrais – Figura 7.
Tratamento
O tratamento agudo centra-se na proteção da articulação, repouso, gelo, compressão e elevação do membro. Poderá ser necessário recorrer à utilização de canadianas para realizar descarga ou carga parcial
O tratamento gold standard definitivo para a população ativa é a ligamentoplastia do LCA.
Não se tratando de uma condição cirúrgica com indicação para tratamento emergente, deverá ser realizado precocemente e até aos três meses após evento traumático de forma a diminuir o risco de lesões associadas à instabilidade resultante (lesões meniscais e condrais). Poderá ser recomendada a realização de fisioterapia pré-operatória, com vista a melhorar o arco de mobilidade, reduzir o quadro inflamatório articular e a força do quadricípite femoral. Um joelho com melhor estado pré-operatório confere um melhor outcome pós-operatório.
A escolha do Enxerto Autólogo
Existe mais do que uma opção de enxerto autólogo para a ligamento plastia do LCA. Vamos enumerar 3 opções.
A estrutura dos enxertos:
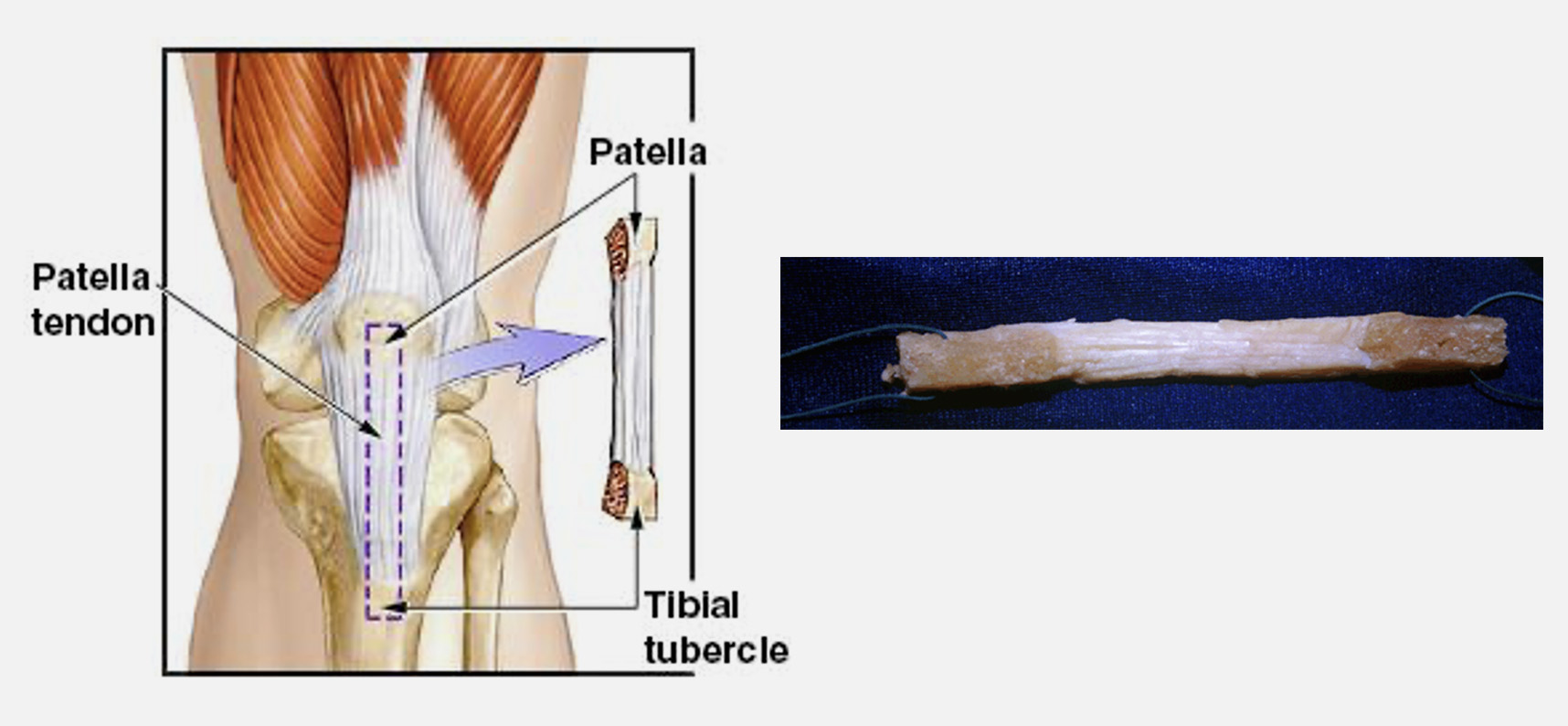
A) Enxerto Osso-Tendão-Osso – Tendão rotuliano
Colhido com uma pastilha óssea do polo inferior da rótula e da tuberosidade anterior da tíbia, este enxerto apresenta dois topos ósseos e uma estrutura tendinosa entre eles (tendão rotuliano) – Figura 8.
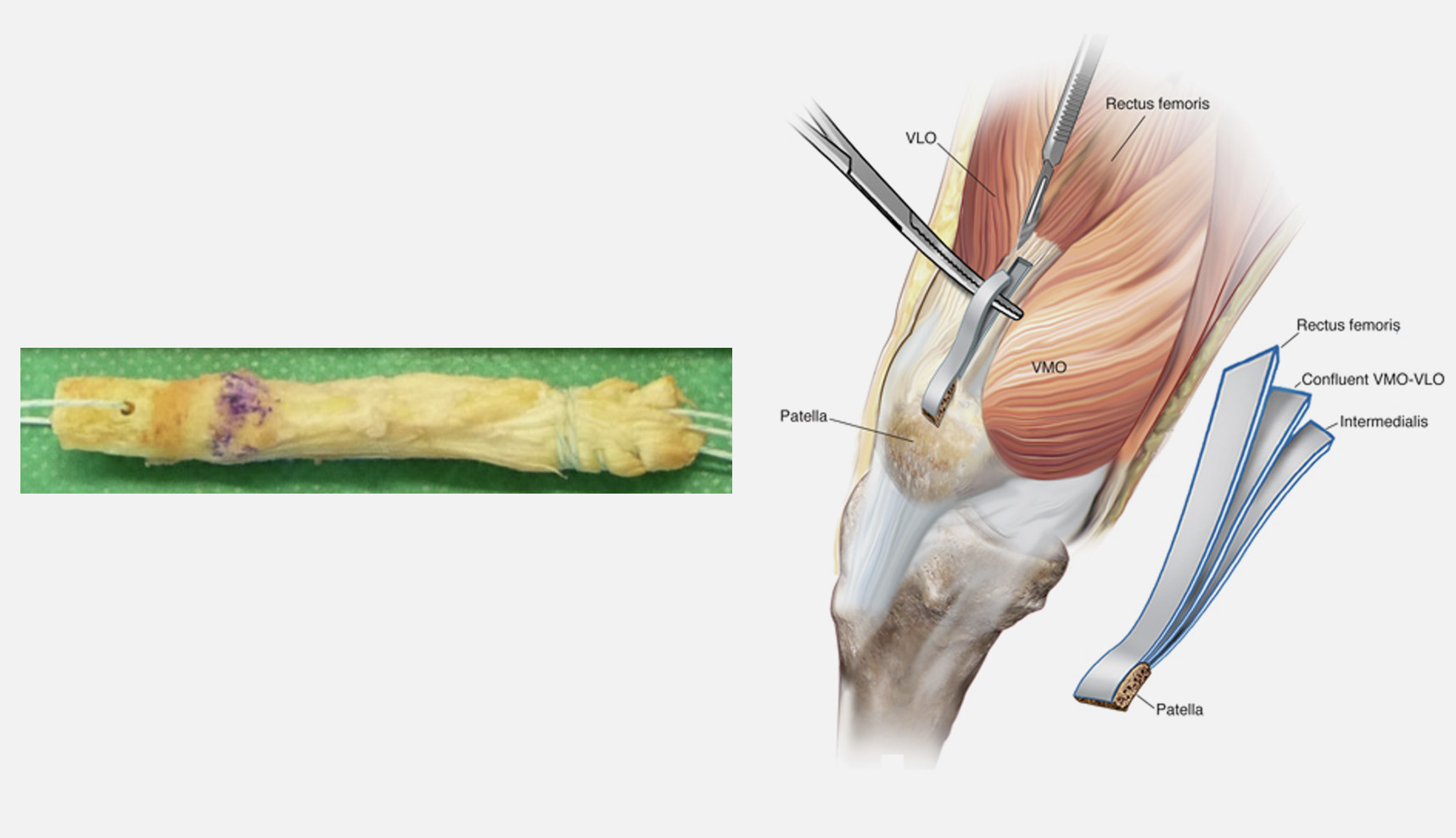
B) Enxerto Osso-Tendão – Tendão Quadricipital
Colhido com ou sem pastilha óssea do polo superior da rótula, este enxerto pode apresentar um topo ósseo e a restante porção tendinosa – Figura 9 – ou apenas estrutura tendinosa no caso de não se colher pastilha óssea.
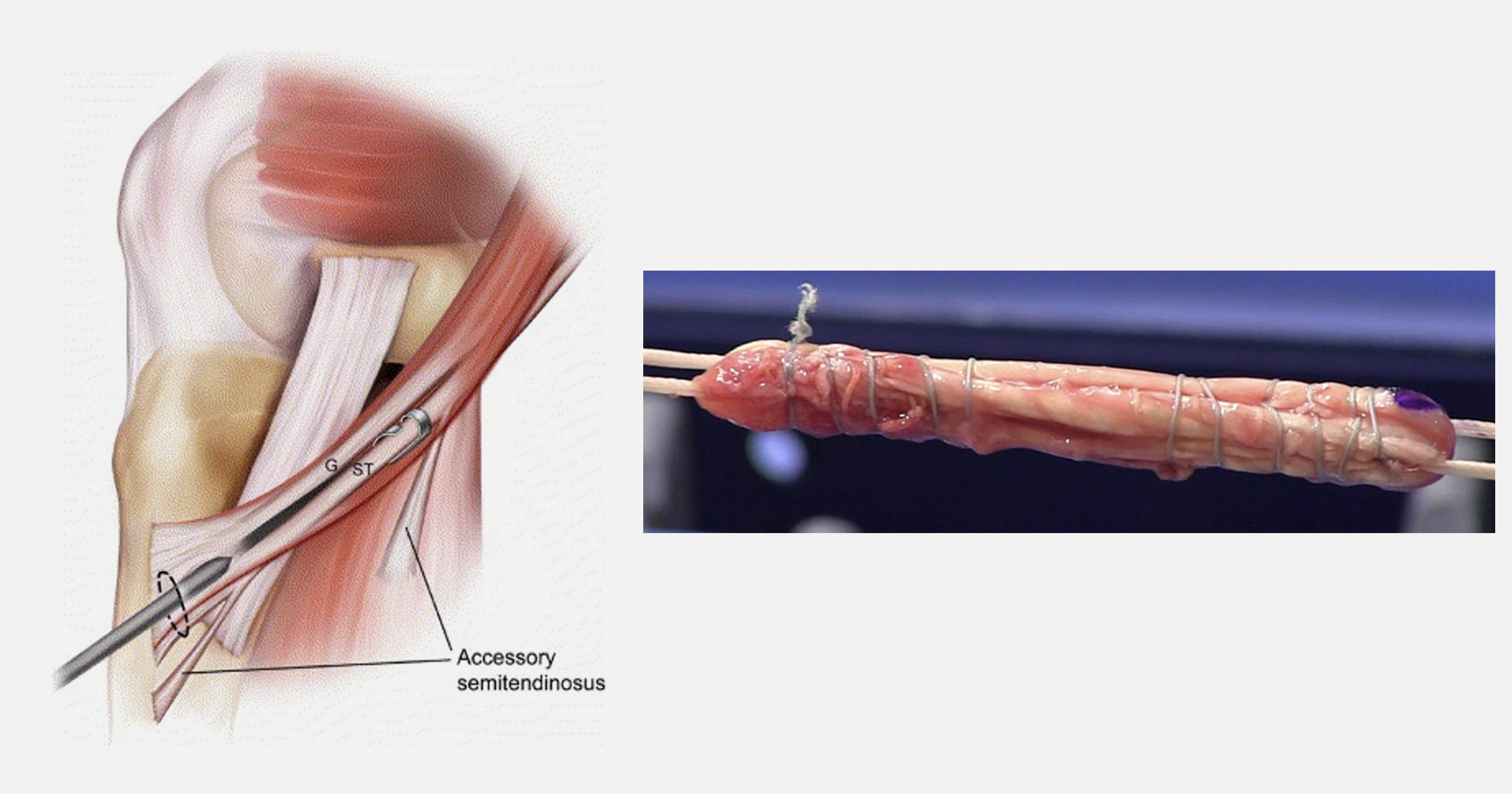
C) Enxerto Tendão – Tendões Isquiotibiais
Através da colheita de tendão Semitendinoso (ST) (com 4 feixes) ou colheita de ST + Gracilis (G) com 2 feixes de cada 1, podemos à disposição um enxerto apenas composto por uma estrutura tubular tendinosa – Figura 10.
Propriedades de cada um dos enxertos vs LCA nativo
As propriedades biomecânicas dos enxertos descritos previamente são superiores ao LCA intacto, tal comos e pode verificar na tabela:
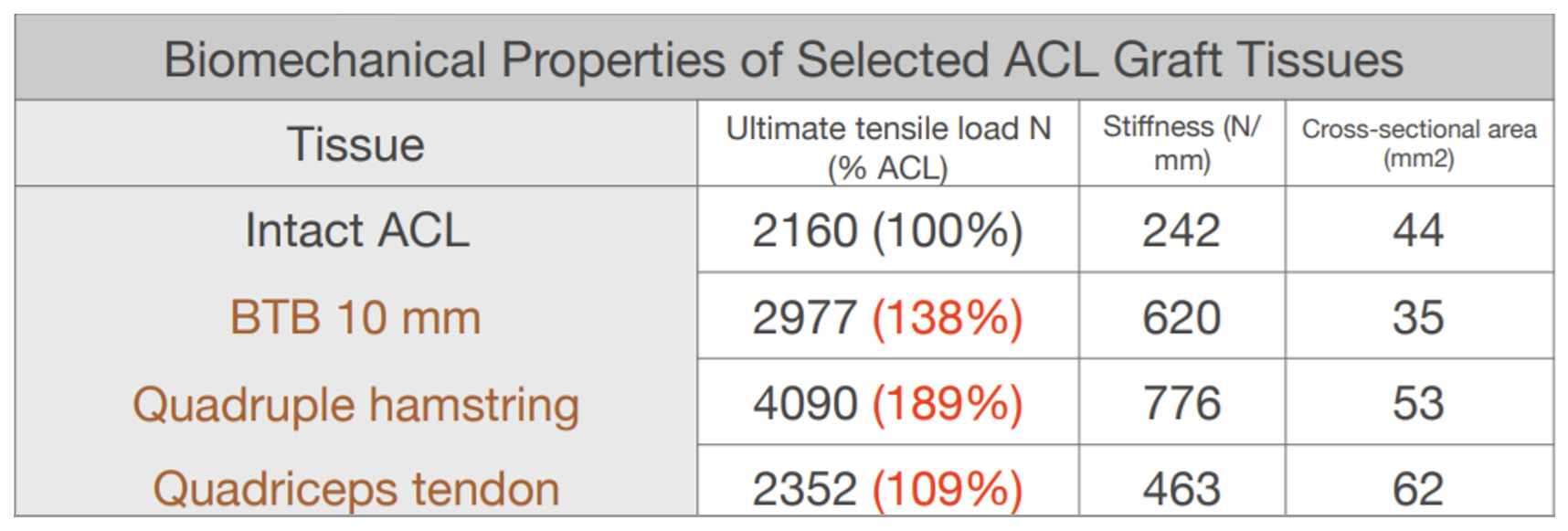
Assim, a escolha do enxerto deverá basear-se na especificidade do paciente e da atividade física por ele desenvolvida. Todos apresentam pontos fortes e pontos fracos que deverão ser tidos em conta igualmente no momento da tomada de decisão
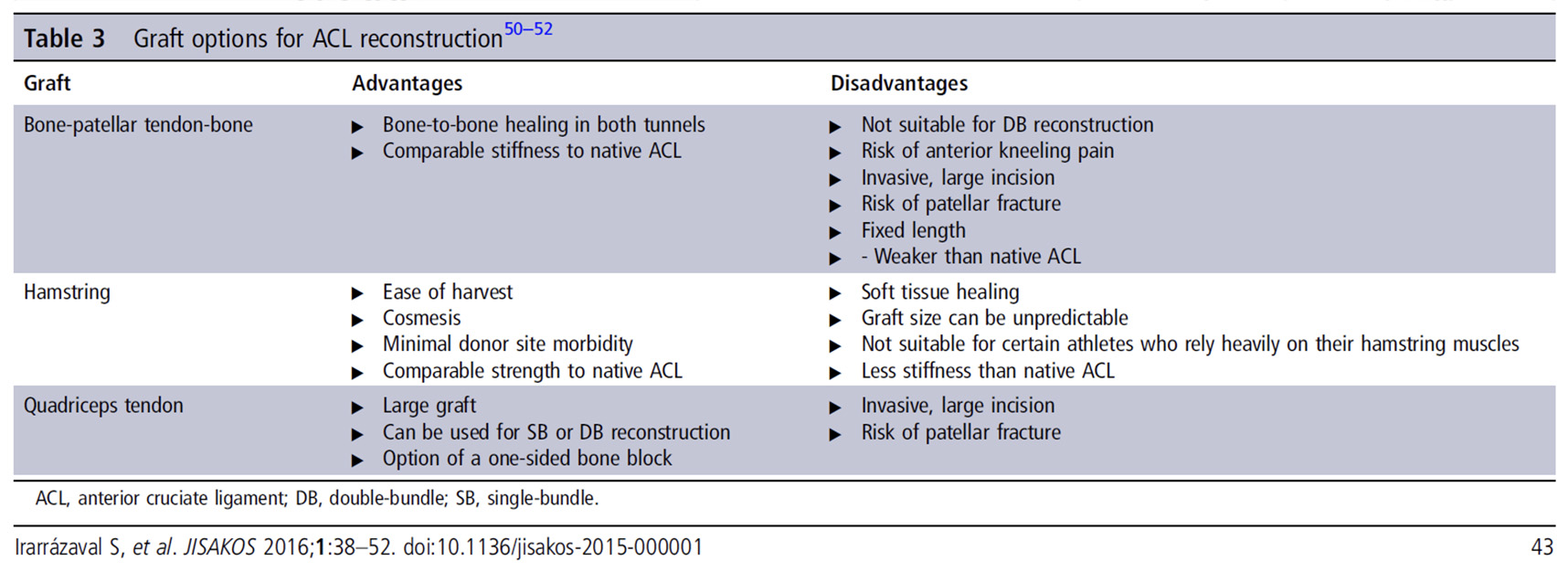
Na tabela 2 é possível identificar as vantagens e desvantagens de cada opção:
Técnica Cirúrgica
Existem várias opções técnicas para a ligamentoplastia do LCA descritas na literatura. Algumas delas já caíram em desuso por não apresentarem resultados consistentes ou por não respeitarem a anatomia do paciente. Na tabela 3 seguinte é possível comparar as vantagens e desvantagens de 4 técnicas distintas de realização dos túneis tibial e femoral.
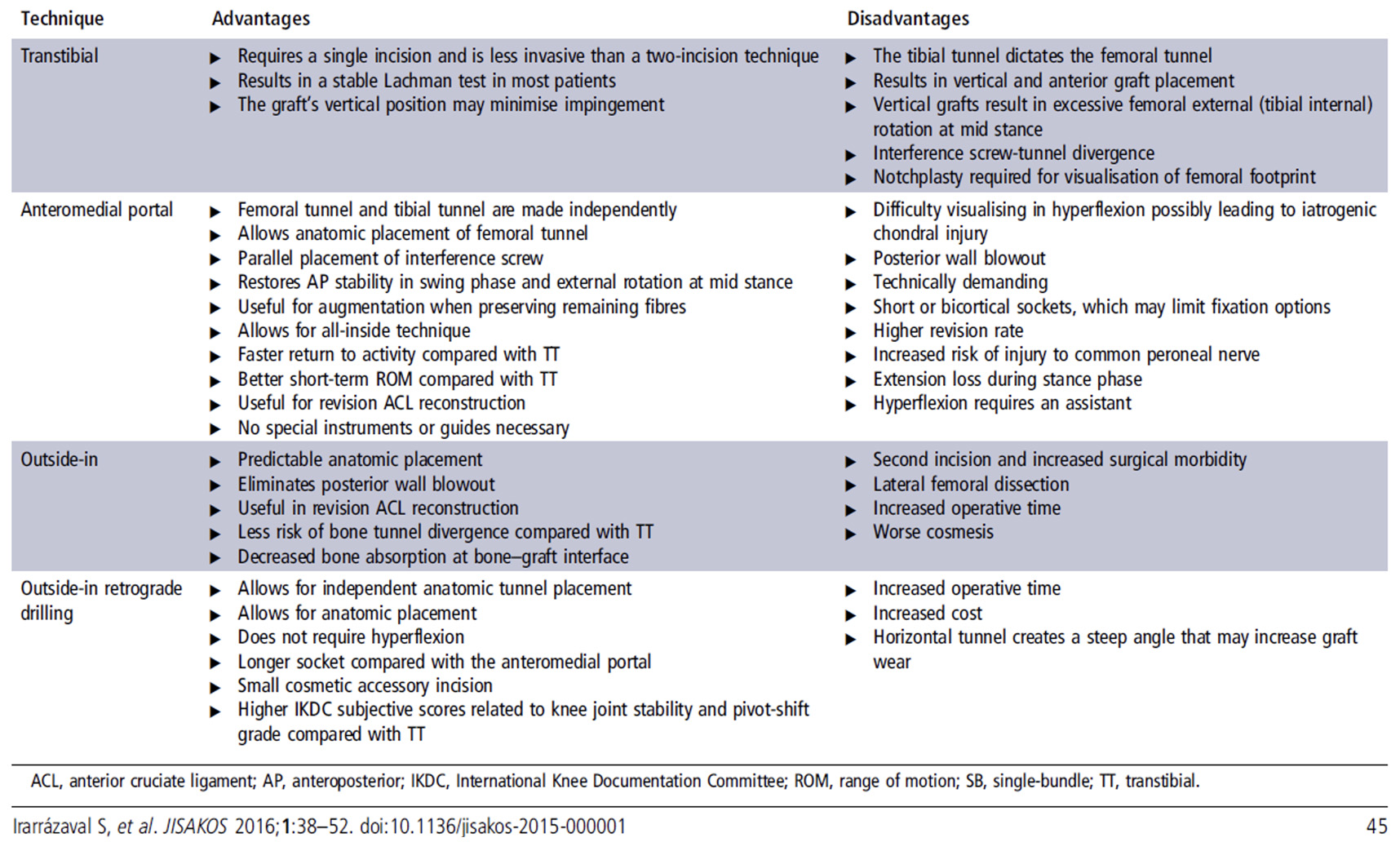
A técnica que atualmente o grupo do joelho do Instituto INSIDEORTHO desenvolve com resultados muito encorajadores é a técnica “Outside-in retrograde drilling” que será descrita noutra publicação posterior.
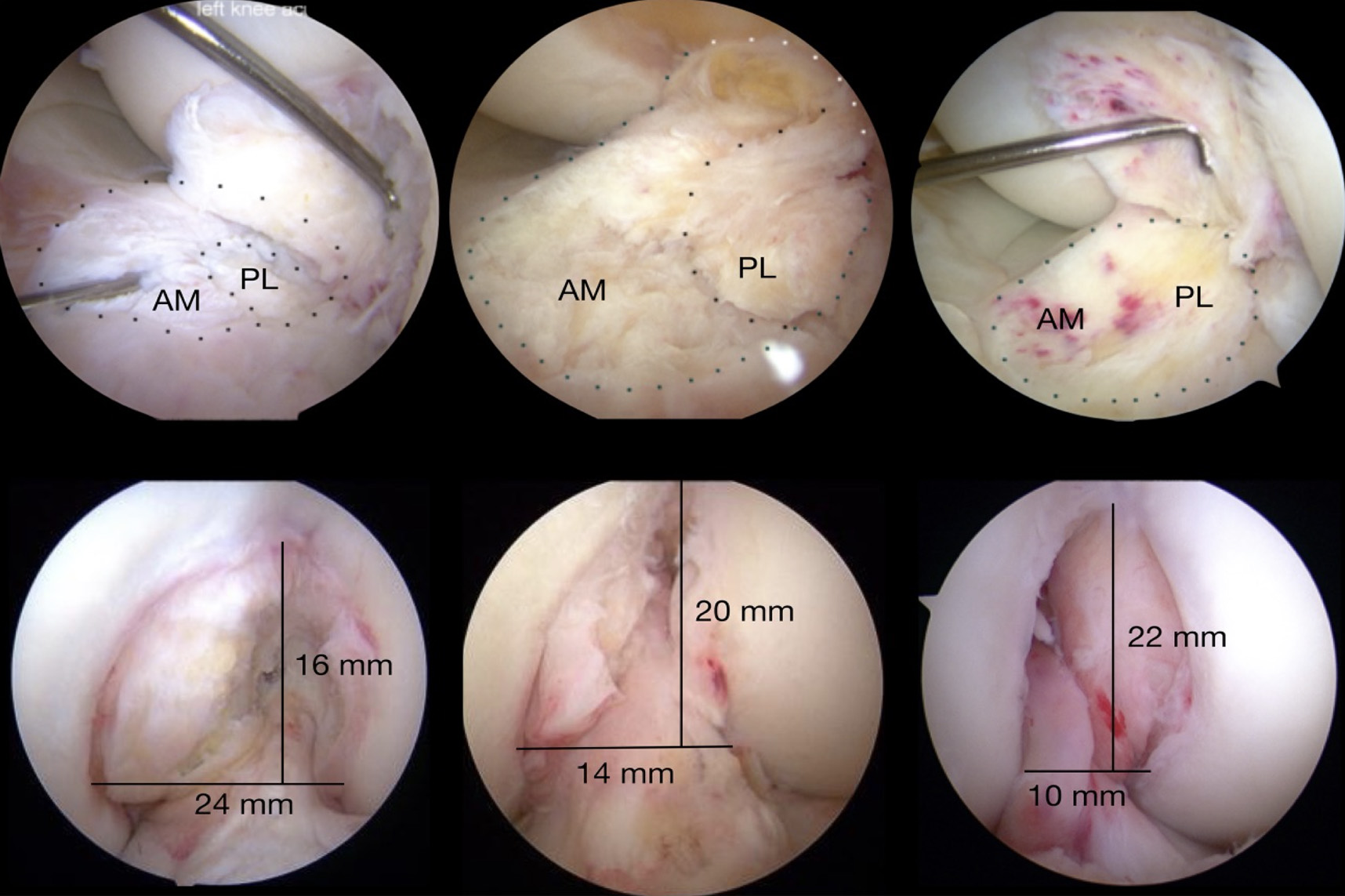
Do ponto de vista conceptual global, o fundamental é promover uma reconstrução anatómica individualizada e ajustada à especificidade de cada paciente, respeitando a sua anatomia. Tal como é possível observar na figura 11, apesar dos conceitos base serem transversais, a realidade anatómica de cada paciente reveste-se de particularidades que os tornam únicos. É fundamental adaptar e adequar.
Em breve iremos desenvolver um artigo sobre a técnica cirúrgica realizada.
Se ficou com alguma dúvida, por favor coloque-a junto do INSIDEORTHO.
Dr. Tiago Frada
OM 46913

